β内酰胺酶抑制剂注射剂在抗生素治疗中的疗效与应用分析
本文将对β内酰胺酶抑制剂注射剂在抗生素治疗中的疗效与应用进行详细分析。β内酰胺酶抑制剂作为抗菌药物的重要组成部分,通过与β内酰胺酶结合,阻止其分解β内酰胺类抗生素,从而增强抗生素的抗菌作用,特别是在对抗多重耐药细菌时发挥重要作用。本文将从β内酰胺酶抑制剂的作用机制、临床应用、疗效评价以及未来发展趋势四个方面对其在抗生素治疗中的重要性进行深入探讨。通过对这些方面的详细阐述,力求为临床医生提供更为科学和有效的抗生素治疗方案。
1、β内酰胺酶抑制剂的作用机制
β内酰胺酶抑制剂的作用机制主要是通过抑制β内酰胺酶的活性,减少β内酰胺类抗生素在细菌中的分解。β内酰胺类抗生素本身通过干扰细菌细胞壁的合成而发挥抗菌作用,但许多细菌通过产生β内酰胺酶来水解抗生素的β内酰胺环,导致抗生素失效。β内酰胺酶抑制剂通过与β内酰胺酶结合,形成稳定的复合物,阻止其水解作用,从而增强β内酰胺类抗生素的抗菌效能。
常见的β内酰胺酶抑制剂包括克拉维酸、舒巴坦、他唑巴坦和氯比多。它们一般与β内酰胺类抗生素联合使用,如阿莫西林、哌拉西林等,以对抗产生β内酰胺酶的细菌。通过这种方式,不仅能够增强抗生素的治疗效果,还能够扩大抗生素的适用范围。
不同的β内酰胺酶抑制剂对不同种类的β内酰胺酶有不同的抑制活性。例如,克拉维酸对广谱β内酰胺酶的抑制效果较好,而氯比多则对部分特殊类型的β内酰胺酶有较强的抑制作用。因此,在临床应用时,医生需要根据细菌的β内酰胺酶类型选择合适的抑制剂,以达到最佳疗效。
2、β内酰胺酶抑制剂的临床应用
β内酰胺酶抑制剂在临床中的主要应用是与β内酰胺类抗生素联合使用,治疗由产生β内酰胺酶的细菌引起的感染。例如,在治疗由肺炎链球菌、金黄色葡萄球菌、大肠杆菌等引起的呼吸道、泌尿道和腹腔内感染时,β内酰胺酶抑制剂能够有效增强抗生素的疗效,克服耐药性问题。
在治疗复杂的多重耐药性细菌感染时,β内酰胺酶抑制剂发挥了关键作用。例如,医院获得性肺炎、耐药性肠杆菌感染、厌氧菌感染等常常需要依赖β内酰胺酶抑制剂与抗生素联合使用,才能达到治疗效果。这种联合用药的方案在临床中得到了广泛的应用,尤其是在重症感染患者中。
β内酰胺酶抑制剂的临床应用不仅限于抗细菌感染,还可以作为治疗一些细菌耐药性问题的手段。随着细菌耐药性的逐步增加,β内酰胺酶抑制剂的使用变得愈加重要,尤其是在那些多重耐药细菌感染的治疗中,能有效减少感染的传播并提高临床治愈率。
3、β内酰胺酶抑制剂的疗效评价
β内酰胺酶抑制剂在临床应用中的疗效评价主要通过以下几个方面进行:抗菌谱、临床治愈率和不良反应的发生率。首先,β内酰胺酶抑制剂能够扩大抗生素的抗菌谱,使其对更多种类的细菌有效,尤其是对那些产生β内酰胺酶的细菌。此外,联合治疗方案通常能够提高临床治愈率,尤其是在一些复杂感染的治疗中。
研究表明,β内酰胺酶抑制剂与β内酰胺类抗生素联合使用,能够显著提高对细菌的杀菌效果。例如,阿莫西林/克拉维酸与单纯使用阿莫西林相比,对于产生β内酰胺酶的细菌有更强的抗菌活性,这也使得一些长期未能控制的感染获得了有效的治疗。
然而,β内酰胺酶抑制剂的使用也并非没有副作用。尽管大部分患者在使用过程中能够耐受,但仍然可能出现一些不良反应,如过敏反应、肝功能损害等。因此,临床医生需要根据患者的具体情况,权衡利弊,合理使用β内酰胺酶抑制剂。
4、β内酰胺酶抑制剂的未来发展趋势
随着耐药性细菌的不断增加,β内酰胺酶抑制剂的研究和开发在未来将更加重要。目前,已有的β内酰胺酶抑制剂虽然在治疗某些感染时效果显著,但面对一些新型耐药菌株时仍存在局限性。因此,未来的研究将重点关注开发更为高效、广谱的β内酰胺酶抑制剂。
未来,针对β内酰胺酶抑制剂的改进方向包括提高其对特殊类型β内酰胺酶的抑制效果、减少不良反应以及提升其药代动力学特性。此外,研发更为有效的联合用药方案,结合其他类型的抗菌药物,可能成为未来抗生素治疗的新趋势。
除了传统的β内酰胺酶抑制剂,未来也可能出现一些新的抑制剂,例如通过基因工程技术或天然产物筛选出新的β内酰胺酶抑制剂。这些新型抑制剂可能在抗耐药细菌的治疗中发挥更大的潜力。
总结:
β内酰胺酶抑制剂注射剂在抗生素治疗中具有重要的疗效和广泛的应用前景。通过抑制β内酰胺酶的活性,β内酰胺酶抑制剂有效地增强了β内酰胺类抗生素的抗菌作用,尤其是在治疗多重耐药性细菌感染时,具有显著的疗效。临床应用中,β内酰胺酶抑制剂的联合使用提高了抗菌谱,降低了耐药性问题,提高了治愈率,广泛应用于各种复杂的细菌感染治疗中。
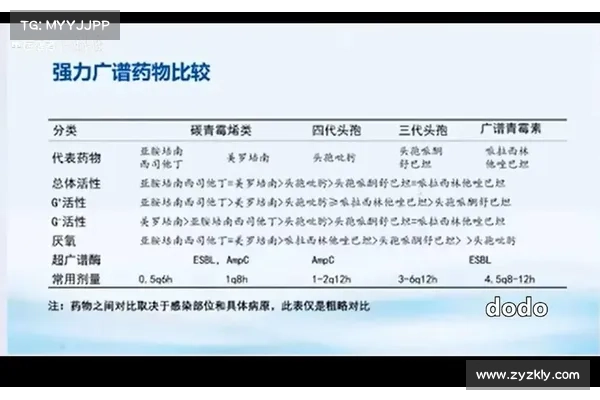
然而,β内酰胺酶抑制剂的使用仍面临一些挑战,包括副作用的发生和对某些耐药菌株效果的局限性。未来的研究将集中于开发更加高效、广谱的抑制剂,提升其疗效,并减少副作用。此外,联合用药策略将成为未来抗生素治疗的重要方向,为抗细菌感染提供更为全面和有效的解决方案。
j9九游会第一品牌